Le cancer de l’ovaire est une maladie de l’appareil génital féminin.
Dans la plupart des cas, il se manifeste entre 60 à 70 ans. Actuellement, environ près de 4 500 nouveaux cas de cancer de l’ovaire sont diagnostiqués par an en France.
Les mécanismes par lesquels un cancer de l’ovaire se développe sont connus. Cependant, on ne sait pas exactement pourquoi un cancer survient chez une femme. Chaque cancer de l’ovaire est différent. Il en existe plusieurs types, à des stades d’évolution variés. Chaque cancer nécessite donc un traitement approprié et individuel.
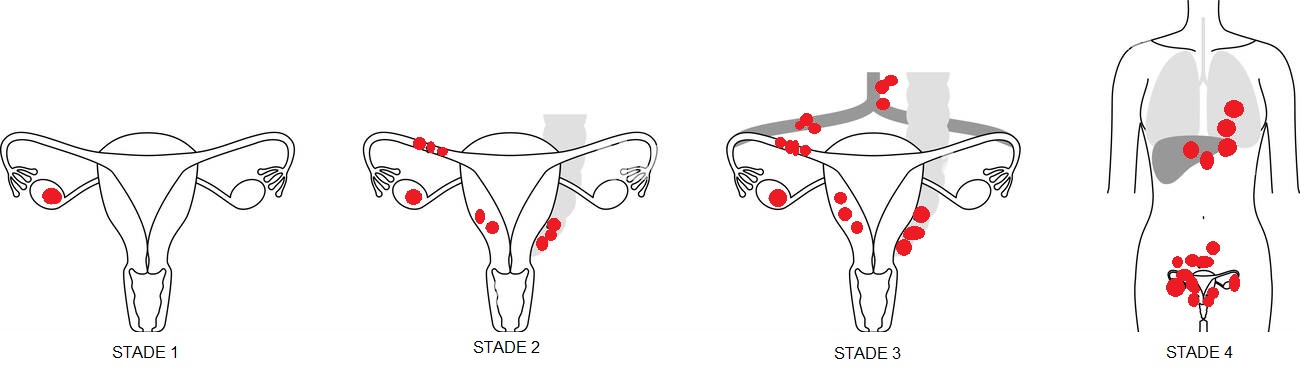
- STADE 1.
Au début, le cancer se limite à l’ovaire STADE 1 (un seul ou les deux). La tumeur peut être diagnostiquée par un examen clinique ou par une échographie, elle apparaît dans l’ovaire ou à sa surface sous la forme d’un kyste.
- STADE 2
En se développant, la tumeur peut franchir la paroi du kyste sous forme d’excroissances (qu’on appelle des végétations) et se propager à la surface de l’ovaire. Les cellules cancéreuses ont alors tendance à quitter l’ovaire et à se propager à l’utérus, aux trompes de Fallope ou aux autres organes de la cavité pelvienne (rectum, vessie).
- STADE 3
En évoluant, des cellules cancéreuses peuvent s’échapper dans la cavité péritonéale et vers les ganglions lymphatiques. Lorsque les cellules cancéreuses se propagent dans la cavité péritonéale , elles peuvent se greffer un peu partout dans la cavité (foie, intestin grêle, diaphragme) . Cela s’appelle la carcinose péritonéale. Elles provoquent en général une irritation du péritoine. Cette irritation produit du liquide : l’ascite. C'est ce liquide qui fait gonfler l'abdomen
- STADE 4
Les cellules cancéreuses se propagent en dehors de la cavité péritonéale. Il existe alors des métastases à distance
Le cancer de l’ovaire est une maladie de l’appareil génital féminin. C’est un cancer rare, de diagnostique difficile car il évolue sans signes d’alerte. En effet, l’ovaire est un organe situé en profondeur dans la cavité abdominale. Les premiers symptômes, n’attirent souvent pas l’attention de la femme. Le diagnostic est donc souvent fait à un stade relativement avancé. On peut alors observer des douleurs abdominales, des dificultés à aller à la selles, à uriner, un gonflement de l'abdomen .
Le bilan comprend
- Un scanner pour rechercher d’autres localisations de la maladie, notamment des signes de carcinose péritonéale.
- Une prise de sang avec le dosage de marqueurs tumoraux (substances libérées par les cellules cancéreuses et que l’on retrouve dans le sang) est également utile.
- La réalisation de biopsie et donc la confirmation du diagnostique ne sont possibles que par la réalisation d’une intervention : la coelioscopie exploratrice.
La coelioscopie consiste à explorer la cavité abdominale avec une caméra qui est introduite au niveau du nombril. Elle a pour objectif de réaliser des prélèvements afin d’obtenir une analyse anatomopathologique et d’évaluer l’extension de la maladie. Le chirurgien vérifie les intestins, le foie, le diaphragme, et les organes du pelvis. Cette coelioscopie évalue s’il est possible d’enlever toutes les greffes cancéreuses avec une chirurgie ou s’il est préférable de commencer par une chimiothérapie. Si le cancer est confirmé, le chirurgien peut également poser un boitier (PAC) sous la peau juste au-dessus du sein pour réaliser ensuite la chimiothérapie.
L’examen anatomopathologique consiste à étudier au microscope des cellules et des tissus prélevés au niveau de l’ovaire et dans d’autres parties de l’abdomen. Cet examen donne des informations précises concernant le type de cancer de l’ovaire et ses caractéristiques.
1 La chirurgie :
Chaque cancer de l’ovaire est particulier et nécessite donc une chirurgie adaptée. L’objectif est d’enlever la tumeur et les éventuelles greffes cancéreuses dans l’abdomen, c’est-à-dire les endroits qui auraient pu être atteints par les cellules cancéreuses. Pour accéder à la tumeur, quel que soit le type de chirurgie adopté, Le chirurgien fait une incision en partant du nombril jusqu’au bas du ventre. Cette incision s’appelle une laparotomie. Souvent, une incision plus large est nécessaire et se prolonge alors au-dessus du nombril.
Les interventions peuvent inclure :
- Une hystérectomie totale (résection de l’utérus) et une salpingo-ovariectomie bilatérale (résection des ovaires et des trompes de Fallope)
- Une lymphadénectomie complète (ablation des ganglions lymphatiques) des ganglions lymphatiques pelviens et para-aortiques (ganglions du bassin et situés le long de l’artère principale appelée aorte),
- Une omentectomie totale (résection de l’épiploon, un grand pli du péritoine qui tapisse l’intestin)
- La résection de tout autre organe auquel la tumeur s’est propagée.
Le traitement chirurgical est souvent associé à d’autres traitements comme la chimiothérapie.
2 La chimiothérapie :
Les cancers de l’ovaire sont chimio-sensibles. Cela signifie que les médicaments de chimiothérapie peuvent détruire les cellules des cancers de l’ovaire. Parfois, une chimiothérapie est nécessaire avant la chirurgie; on parle alors de chimiothérapie néoadjuvante. Cette chimiothérapie a pour but de diminuer la taille de la tumeur et donc de rendre possible la chirurgie.
L'ordre des traitements du cancer de l'ovaire est défini par l'équipe médicale pluridisciplinaire (RCP) en fonction du stade de la maladie et de l'état général de la patiente. Les traitements sont souvent lourds et difficiles à vivre, mais efficaces. Il n’y a en général pas de place pour une radiothérapie ou une hormonothérapie dans le cancer de l’ovaire.
A côté des traitements spécifiques du cancer, des soins complémentaires ou soins de support vous seront prodigués. Ils vous permettront de vivre au mieux votre quotidien durant le traitement, ainsi qu’une réadaptation sociale optimale à l’issu de celui-ci.
Les soins de support comportent entre autre la prise en charge des douleurs liés au traitement, de la fatigue, des troubles alimentaires, le soutien psychologique ou social, la réadaptation physique. Les douleurs peuvent être diminué par l’apport des médecines complémentaires : hypnose, homéopathie, acupuncture, phytothérapie…
Ainsi, plusieurs professionnels interviennent: médecin spécialiste de la douleur, diététicien, psychologue, sexologue, assistante sociale, kinésithérapeute… selon les besoins de chaque personne. Cet accompagnement se fait au sein même de l’hôpital, mais aussi en ville.
A l’issu du traitement, un schéma de suivi vous sera expliqué et réalisé par les médecins ayant réalisé le traitement. Il s'agit d'une surveillance clinique, par scanner et par dosage des marqueurs sanguins. Celui-ci a pour but de diagnostiquer une éventuelle rechute. Ce suivi spécialisé s’étale habituellement sur 5 ans.