Il s’agit d’un cancer rare, dont la cause principale est le papillomavirus ou HPV qui s’attrape par les voies sexuelles. C’est la persistance du virus au niveau du col qui va entrainer en premier lieu des lésions précancéreuses qui peuvent exceptionnellement évoluer vers un cancer environ 10 à 15 ans après la contamination.
Le dépistage a pour vocation d’identifier des lésions précancéreuses en lien avec cette HPV. 85 à 90% de la population active sexuellement a ou a rencontré un ou plusieurs HPV .Il est réalisé entre 25 et 65 ans.
- De 25 à 30 ans il s’agit d’un frottis cytologique à renouveler tous les trois ans
- après 30 ans il s’agit d’une recherche de papilloma virus qui est à renouveler tous les cinq ans.
En fonction des resultats votre médecin ou sage femme vous indiquera la conduite à tenir.
- Il peux s'agir d'une simple surveillance. En effet dans 90% des cas le système immunitaire permet d'éliminer le virus en moins de 2 ans.

- Parfois des investigations suplémentaires sont necessaires.
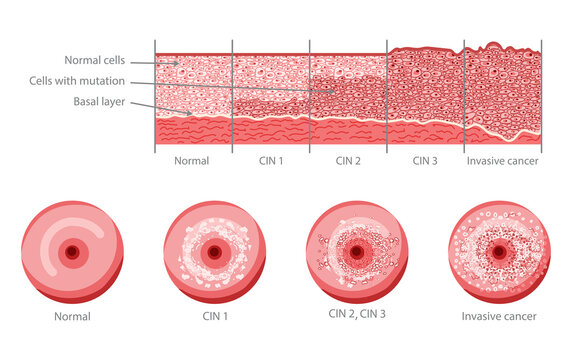
Ces investigations consistent en la réalisation d'une colposcopie. Cela consiste en l'exploration du col de l’utérus, du vagin et de la vulve . Des colorants sont appliqués et un appareil grossisant (colposcope) permet de visualiser les zones anormales . Des préléments (biopsie) sont alors réalisés et envoyés en analyse. Le grade de votre anomalie sera alors évalués et déterminera la suite de votre prise en charge.Il peut s'agir de lesion pré-cancereuse (CIN1à3) ou cancereuse (CIN4)
Par ailleurs, pour les femmes ménauposés , un traitement hormonal peut etre necessaire pour l’accès au col de l’utérus et au canal cervical (jonction entre le vagin et l’utérus).
Une IRM et un pet TDM peuvent complèter le bilan.
Les symptômes qui doivent alerter et nécessité une consultation sont des saignements après les rapports des saignements spontanés des douleurs pendant les rapports des pertes vaginales des douleurs pelviennes ou des douleurs lombaires.
Le choix du traitement est adapté à chaque malade en fonctions de plusieurs critères (âge de la patiente, évolution locale, type histologique précis du cancer défini lors de l’analyse anatomopathologique).
Les décisions sont prises en concertation pluridisciplinaire, qui réunit les médecins oncologues, les radiothérapeutes, les chirurgiens, les radiologues, les anatomopathologistes.
Une conisation consiste à réaliser l’exérèse d’une partie du col de l’utérus afin de traiter des lésions pré-cancéreuses (CIN1 à 3) ou à visée diagnostique. Cette intervention a lieu au bloc opératoire sous anesthésie locale ou sous anesthésie générale.
Les suites ne sont pas douloureuses. Vous pouvez présenter des saignements pendant les jours qui suivent l'intervention. Il faut compter 3 semaines sans bain, sans piscine, sans rapport.
Parfois les saignements peuvent reprendre de 15 jours à 3 semaines après l'intervention. Une croûte se forme sur le col dans les suites opératoires. A sa chute, aussi appelée chute d'escarre, vous pouvez présenter des saignements d'abondance semblable à celle des règles.
Si les saignement sont très importants, ils nécessitent parfois la mise en place d'une mèche (une grande compresse pour tamponner le saignement) dans le vagin.
Exceptionnellement, ces saignements peuvent nécessiter une réintervention à visée hémostatique.

Il s’agit d’une intervention réalisée sous anesthésie générale avec de petites incisions par coelioscopie
Le premier temps de l’intervention est l’exploration puis l’exérèse.
Il est réalisé une ablation du col et du corps de l’utérus (hystérectomie totale) associé à l’ablation des annexes (ovaires et trompes). Selon l’extension, le grade et le type tumoral une ablation des ganglions peut être nécessaire (au niveau du pelvis : curage pelvien ou plus haut situé : curage lombo-aortique).
Parfois un ganglion sentinelle peut être réalisé en alternative au curage ganglionnaire.
Cette intervention permet l’exérèse chirurgicale de la maladie si les lésions ont évolués vers le cancer.

La vaccination contre le HPV et ce qui permet de réduire drastiquement les cas de cancer. Celle-ci est conseillé chez le garçon et fille entre 11 et 14 ans ou avant toute relation sexuelle jusqu’à 21 ans. Un rattrapage vaccinal est possible.






